Entre autres choses, étant donné que l’AZ Sint-Jan Brugge-Ostende AV abrite à la fois un service de soins intensifs maternels et néonatals, l’équipe pédiatrique est confrontée à un nombre assez élevé de cas de maladies orphelines. Le traitement de l’atrésie œsophagienne illustre comment l’équipe s’engage à promouvoir un diagnostic efficace, à optimiser le traitement, à réduire les complications et à assurer la meilleure qualité de vie des patients grâce à l’expertise et aux connaissances d’un large éventail de disciplines médicales et paramédicales.
Plan de l'article
Qu’ est-ce qu’une maladie orpheline ?
Pour répondre à la définition d’une maladie rare ou d’une maladie orphelin, il doit s’agir d’une affection affectant moins de 1 personne sur 2 000. Une maladie orpheline est souvent une maladie complexe qui affecte plusieurs organes. Dans plus de la moitié des cas, elle a une cause génétique. En raison de la faible prévalence de la maladie, parfois pendant une longue période à venir à un diagnostic. Le pédiatre a une tâche importante à cet égard. Un diagnostic précoce et un traitement correct peuvent entraîner moins de complications et une meilleure qualité de vie.
Lire également : HC1 : 6BFOXN : Bien lire le QR Code anti COVID
Approche multidisciplinaire
En raison de la présence d’une unité intensive maternelle et néonatale, les maladies orphelines sont plus fréquentes dans l’AV AZ Sint-Jan Bruges-Ostende. L’objectif est de consulter les bons experts dès que possible et d’élaborer ensemble un plan de traitement. Des tests de laboratoire spécialisés et des examens techniques sont nécessaires pour établir le bon diagnostic. L’étape suivante consiste à planifier un suivi pluridisciplinaire supplémentaire, adapté aux besoins et aux possibilités de l’enfant et des parents.
Approche de la matresisie****0
Les problèmes d’un enfant avec une « atrésie œsophagienne » donne une image représentative de l’importance de l’approche multidisciplinaire et experte des maladies rares et comment l’AZ Saint John Brugge-Ostende AV le réalise.
A lire également : Les vitamines et minéraux essentiels à votre santé
Description
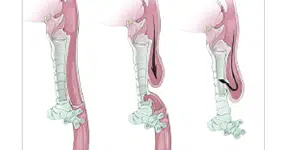
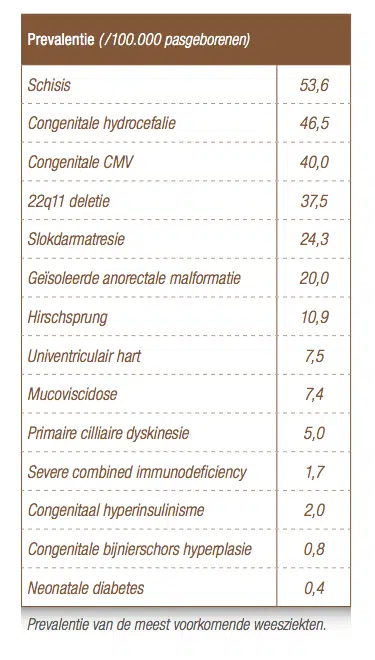
Une atrésie oesophagienne est une anomalie congénitale qui se développe entre la quatrième et la sixième semaines de grossesse. Il s’agit d’une interruption de l’œsophage avec une extrémité aveugle proximale et distale (voir Figure 1). La majorité des patients ont également une fistule trachéoœsophagienne. Il n’y a pas de causes évidentes, mais l’atrésie oesophagienne peut survenir associée à d’autres anomalies congénitales. L’atrésie œsophagienne survient chez 1 nouveau-né sur 4 000 (voir tableau). Ces quatre dernières années, ce diagnostic a été fait pour 18 nouveau-nés dans l’AV AZ Sint-Jan Brugge-Ostende. Ces patients ont été recrutés dans la zone néonatale de référence Flandre occidentale (soit environ 11 500 naissances par an). Ils ont également reçu le suivi correspondant au sein de l’hôpital.
Diagnostic
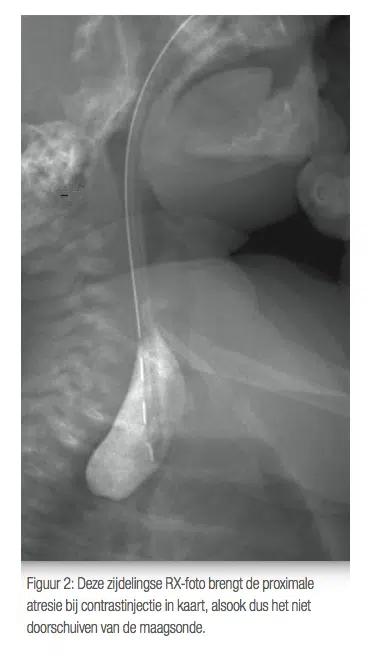
Un polyhydramnios peut être une indication prénatale d’atrésie oesophagienne. Immédiatement postnatale, elle est souvent accompagnée de salivation et de refus ou d’épidémies de l’alimentation au biberon offert. Le diagnostic est fait par radiographie par le placement d’une sonde nasogastrique, dans laquelle la sonde se boucle dans la partie aveugle proximale (voir Figure 2). Il est essentiel d’orienter vers un centre spécialisé doté d’une unité néonatale.
Traitement
Avec une forme courte d’atrésie oesophagienne, un chirurgien pédiatrique expérimenté fait une anastomose chirurgicale dans les premiers jours de la vie, en présence d’un anesthésiste enfant expert. Pendant la chirurgie, le chirurgien détecte et ferme également la fistule trachéoœsophagienne. Avec une atrésie à long intervalle, une anastomose immédiate entre les parties proximale et distale de l’œsophage est impossible. Ces patients ont d’abord une cervicostomie et une gastrostomie, puis — vers l’âge d’un an — un L’interponate du côlon est situé entre la partie proximale et distale de l’œsophage.
La succession à vie
Le stade postopératoire précoce et tardif ne va pas pour acquis chez ces enfants. Après tout, la prédisposition fœtale de l’œsophage et de la trachée ne s’est pas produite normalement. Même postopératoire, les enfants continuent d’en subir les conséquences, ce qui nécessite un suivi médical et multidisciplinaire à vie.
Piste de soins spécialisés
Après la sortie du service néonatal de soins intensifs, ces enfants finissent par suivre un parcours de soins spécialisés, dans lequel une équipe de médecins (pédiatres et médecins d’autres disciplines et le médecin généraliste) et les ambulanciers paramédicaux sont responsables de la poursuite de l’orientation de l’enfant et des parents.
Préoccupations initiales : en premier lieu, le chirurgien pédiatrique et le gastroentérologue pédiatrique doivent surveiller de près l’enfant.
Nutrition : chez les enfants avec l’atrésie oesophagienne, les problèmes de nutrition sont fréquents. Une sténose au niveau de l’anastomose ou aussi des troubles de la motilité peut provoquer une dysphagie. Dans les deux premières années de la vie, chez 50% des enfants, nous voyons une ou des sténoses récurrentes. Pour y remédier, une dilatation du ballon est nécessaire. Ceci est fait dans l’AZ Sint-Jan Brugge-Ostende AV par le radiologiste interventionnel, en utilisant la fluoroscopie. Les problèmes de motilité surviennent en raison de l’interruption de l’œsophage (au niveau de l’anastomose) et des troubles de la motricité de la partie proximale et distale. Des conseils nutritionnels adaptés à l’enfant par un diététiste pédiatrique expérimenté sont d’une grande importance. Avec un impact alimentaire important, une gastroscopie urgente sous anesthésie peut être nécessaire.
Des problèmes alimentaires peuvent également survenir en raison de la maladie de reflux gastro-oesophagien (GORZ). GORZ survient chez tous les enfants atteints d’atrésie oesophagienne. Postopératoire est immédiatement commencé avec des antiacides. La présence ou l’absence de GORZ dans les dernières années de vie nécessite une surveillance clinique en association avec une métrie et/ou une gastroscopie de pH sur 24 heures. Malheureusement, ces enfants sont également plus vulnérables au développement d’une métaplasie Barrett à l’adolescence ou à l’âge adulte. Un dépistage systématique a récemment été recommandé à cette fin.
Respiration : en raison de la prédisposition anormale de l’œsophage et de la trachée, se développe laryngo-trachéo-bronchomalacie. Les infections respiratoires dans les premières années de la vie sont donc plus graves que chez les pairs, ce qui conduit à une hospitalisation plus fréquente de ces enfants. Cela ne rend pas la garderie dans une pépinière évidente. Un suivi par un pneumologiste pour enfants et l’initiation rapide de la kinésithérapie respiratoire intensive, l’inhalation et l’antibiotique sont nécessaires pour éviter les maladies pulmonaires chroniques. En raison de la malacie, toute procédure sous anesthésie, telle que la gastroscopie ou la dilatation du ballon, doit être sous la supervision d’un anesthésiste enfant à se produire.
Bien-être psychologique : la qualité de vie de ces enfants, adolescents et jeunes adultes a souvent diminué par rapport aux pairs. Par conséquent, le psychologue pour enfants et l’assistant social sont étroitement impliqués dans le chemin de soins dès la naissance.
Autres maladies rares
Comme pour l’atrésie oesophagienne, une bonne communication entre les médecins et les ambulanciers impliqués dans d’autres maladies orphelines assure également la mise en commun des connaissances sur la maladie et donc l’optimisation de l’approche et du traitement de la maladie. Il reste important qu’une personne agisse en tant que coordonnateur dans le cadre du plan de soins multidisciplinaire. Typiquement, ce rôle est le pédiatre qui se spécialise dans l’organe concerné.
Équipe spécialisée
- Le cardiologue pédiatrique surveille les enfants atteints de malformations cardiaques congénitales graves, telles qu’un Coeur univentriculaire.
- Dans le département de pneumologie pédiatrique, des affections telles que la mucoviscidose, la dyskinésie ciliaire primaire et les déficiences immunitaires sont détectées et traitées prématurément.
- L’ approche des malformations anorectales et Morbus Hirschsprung appartiennent à la tâche du gastroentérologue pédiatrique.
- Un certain nombre de maladies rares en endocrinologie pédiatrique se présentent dans la période néonatale, telles que le diabète néonatal, l’hyperplasie surrénale congénitale et l’hyperinsulinisme néonatal.
- Les pédiatres du Centre des troubles du développement (COS) au sein du AZ Sint-Jan Brugge-Ostende AV surveiller le développement neurologique des plus petits nouveau-nés prématurés. Le neurologue pédiatrique prend soin des enfants atteints de troubles complexes du développement, accompagnés ou non d’épilepsie.
- En plus de la présence de pédiatres spécialisés, d’autres équipes de médecins sont également indispensables patients : l’anesthésiste infantile, le chirurgien et l’orthopédiste et le radiologue expérimenté jouent tous un rôle crucial à cet égard.
- L’ équipe paramédical composée d’une infirmière pédiatrique, d’un diététiste, d’un physiothérapeute, d’un psychologue et d’une assistante sociale ne peut être ignorée non plus.
- De plus, le suivi intermédiaire par le médecin généraliste est indispensable pour répondre rapidement aux problèmes mineurs ou aux infections aiguës.
Consultation
Sur le campus Saint-Jan, il y a des rencontres multidisciplinaires fixes entre tous les pédiatres, néonatologues et microbiologistes lundi matin. Celles-ci auront lieu dans la salle de conférence du Service de pédiatrie. Dans l’après-midi, le gastrologue pédiatrique, le chirurgien abdominal et les néonatologues du département de l’UNU tiennent des consultations au lit des patients. Mardi matin, l’hospitalisation pédiatrique ainsi que les services sociaux et les psychologues sont assis dans la chambre du médecin. Les autres moments de consultation fixes sont En raison de la nature rare des maladies, grâce à l’accès facile des collègues médecins et paramédicaux et à la politique d’aiguillage fluide, il n’est pas un problème pour le médecin coordonnateur de prendre le complément nécessaire pour insérer des moments de consultation.
Coopération extérieure
Enfin, AZ Sint-Jan Brugge-Ostende AV attache une grande importance au conseil de son personnel dans les centres universitaires et à leur participation active à des conférences internationales. L’optimisation et la mise en commun de ces connaissances et de cette expérience, conjuguées à une bonne communication avec le médecin généraliste et l’environnement du patient, sont des ingrédients essentiels pour agir en tant que centre d’experts pour les maladies orphelines pédiatriques.
Téléchargez le PDF de l’article ici.
Copyright © 2016 AZ Sint-Jan Bruges-Ostende AV. Tous droits réservés. Le contenu (à la fois textes sous forme d’images) de ce magazine est protégé par le droit d’auteur. Aucune partie de cette publication ne peut être multipliée ou transmise à des tiers sans l’autorisation écrite de l’éditeur.